Archive for the ‘矯正治療をもっと知りたい’ Category
不正咬合の種類(3)上顎前突
Q:上顎前突(じょうがくぜんとつ)とは、どのような歯並びの状態のことでしょうか?
奥歯で嚙んだ時に上の歯が下の歯よりも前にある状態、いわゆる「出っ歯」のことです。
上顎前突はいろいろな要因によって分類することができますが、
①上あごが大きすぎるタイプ
②下顎が大きすぎるタイプ
③骨格に問題はないが歯だけが前に出ているタイプ
に分けることができます。
成長期のお子さんの場合は、どのタイプに属するかによって治療方法が変わってきます。
これから成長によって下の顎が大きくなるため、治療効果が得られれば歯並びだけでなく骨格的な変化が期待できます。
大人の場合は成長がないため、主に上の前歯を後ろに引っ込めることで出っ歯を治していきます。
Q:そのままにしておくとどのような弊害がありますか?
一番の弊害は見た目が悪いことですが、それ以外にも一般的に以下のような悪影響があるといわれています。
・ ぶつけたときに歯が欠けたり折れやすい
・ 発音(特にさ行)がしづらい。
・ 口が閉じづらいため口呼吸の原因になる。また、食べ物が食べづらく、こぼしやすい
・ 前歯で噛めないので、奥歯ばかりで噛むようになり、奥歯がすり減る。
Q:原因は何ですか?
上顎前突になる主な原因は①遺伝的なものと②後天的なものに分けることができます。
① 遺伝的な理由
骨格的に上の顎(あご)が大きい、下の顎(あご)が小さいなど、子供の顔が親に似るのと同じ理由で、出っ歯になりやすい方がいらっしゃいます。
② 後天的な理由
指しゃぶり。鉛筆やタオルなどを噛む。下唇を噛む。うつ伏せで寝る。口がぽかんとあいている。など、様々な癖が原因で上顎前突になることがあります。又、クラリネットやサックスなどの管楽器が原因で前歯が出ることもあります。
一般的には①と②の両方が重なると症状は重くなる傾向にあります。
Q:治療方法にはどのようなものがありますか?
成長のあるお子さんと成長のない大人の方で治療方法が違います(図1)。成長がある場合はできるだけ骨格の問題を改善するような治療方法を試してみますが、残念ながらすべての方がうまくいくわけではありません。効果があまりない場合は、成長終了後に大人と同じ治療を行います。
子供と大人共通する治療方法の一つは前述した、出っ歯の原因になっている癖を治すことです。簡単ではありませんが、原因を取り除かないと、予想した治療結果が得られなかったり、治った後に再発することがあります。
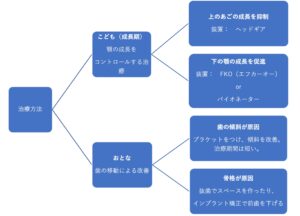
図1 上顎前突の治療法
稀ですが、極端に下顎が小さかったり、顎の関節の発育がひどく悪い場合などは外科矯正(手術)をしないと治らないケースもあります。
Q:どのような装置を使いますか?
第1期治療では、ヘッドギア(図2)で上顎の成長を抑制したり、バイオネーター(図3)のようなファンクショナルアプライアンスを用いて下顎の成長を促進します。しっかり使用できればある程度の効果は期待できますが、すべての人がうまくいくわけではありません。
大人の場合は上下の顎の位置関係に問題があったり、歯の位置に問題があったりする場合は永久歯を何本か抜いてスペースを作り、エッジワイズ装置を使用して(図4)上の前歯を後ろに下げて治療します。
まとめると、成長のあるうちは習癖などの上顎前突の原因を取り除き、上下顎骨の位置関係改善のできる装置を使用して治療を行い、永久歯が生え揃い、顎の成長がある程度すすんだら抜歯が必要かどうか判断して、すべての歯を並べる治療(第2期治療)を行います。
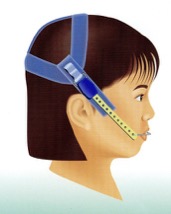
図2 ヘッドギア
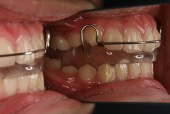
図3 バイオネーター
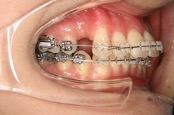
図4 エッジワイズ装置
矯正治療に伴う一般的なリスクや副作用について
新型コロナウィルスの流行はいまだに収束しませんが、昨年の今頃と比べるとかなり日常生活に変化が出てきました。皆さんの中にはワクチン接種を終えた方も多くいらっしゃるかと思いますが、ワクチン接種前に「副反応」「副作用」という言葉をよく耳にしたと思います。副作用の定義は「医薬品の使用、あるいは医療的処置に伴って生じた、治療者や患者が望んでいない作用全般のこと」です。
矯正治療も医療行為ですので残念ながら「副作用」が起る可能性があります。矯正治療に伴う副作用についてはこれまでに論文等で様々な報告があり、どこまでが副作用なのかを判断することも意見が分かれるところで、すべてを紹介するのは困難です
今回は院長が所属する「日本矯正歯科学会」のガイドラインに記載された項目を参考に一般的な副作用とリスクについて説明します。
矯正治療に伴うリスクと副作用
- 矯正治療は一度治療を開始すると、元の状態に戻すことはほぼ不可能です。
- 治療開始当初は、矯正装置による違和感や口内炎、歯の移動による痛み等があります。裏側に装置が付いた場合は舌の違和感があり、しゃべりにくくなります。(痛みの強さや持続期間には個人差があります。しゃべりにくさもほとんどの場合1か月程度で慣れます)
- 歯の動き方には個人差があり、予想された治療期間が延長する可能性があります。特に永久歯が生えそろっていない混合歯列期、思春期成長前の場合、治療期間を予測することは困難です。
- 治療によって嚙む位置が変化することがあります。(顎位の変化)違和感がありますが、新しくなった噛む位置に慣れる必要があります。また、顎位の変化が大きい場合は、治療期間が延長や、治療計画を変更する可能性があります。
- 指しゃぶりや舌の癖、唇をかむ癖など、不正咬合の原因になっている癖が治らないと、症状が改善できないことがあります。(後戻りの原因にもなります)
- 装置や顎間ゴムの使用状況、定期な通院など患者自身の協力度も治療結果や治療期間に影響します。(協力度が低いと治療期間が延長します)
- 治療中は装置の影響で歯が磨きにくくなり、虫歯や歯周病のリスクが高まります。(丁寧なブラッシングと一般歯科医院での定期的なメンテナンスによってリスクが軽減されます。)
- 治療中に歯の移動により隠れていた虫歯が見つかることがあります。
- 装置を誤飲することがあります。
- 治療途中に金属アレルギーの症状が出ることがあります。
- 歯の移動により歯の神経が障害を受けることがあります(歯髄壊死)
- 歯根と骨がくっついて、歯が動かない状態になることがある。(アンキローシス)(過去にぶつけた歯や、骨の中に埋まっていた歯などで起こりやすく、治療中に突然起こることもあります。原因は不明で事前にレントゲンやCTを撮影してもわかりません)凸凹がたくさんある場合は、元々歯を支えている骨量が少ないため、できやすい。写真のように歯の概形が三角形の人は特にできやすい。※9~12はかなり稀で経験上発生率は1%未満です。
- 歯の移動により歯の根が短くなることがあります。(歯根吸収)
- 歯茎が下がって歯根が見えるようになることがあります(ブラックトライアングル)
- 治療中に顎関節症状(音がする、痛みがある、口が開けにくいなど)がでることがあります。(治療前にこのような症状がある場合は悪化するリスクが高くなります。顎関節は原因が一つだけではないので、矯正治療によって歯並びがよくなっても治るわけではありません。思春期に起こりやすいのですが、顎の成長が止まると症状が消失すること多いため経過観察が必要です)
- 歯の形を変えたり、噛み合わせをよくしたりするために歯の一部を削ることがあります。
- 装置を外す際に、歯の表面に微小な傷や亀裂ができたり、被せたり詰めてあった材料(修復物や補綴物)が破損したりすることがあります。歯磨きが不十分な場合は装置の周りに変色や虫歯が見つかることがあります。
- 装置除去後に、きれいになった歯並びに合わせて被せものや詰めものをやり直す場合があります。(歯冠修復、補綴)
- 装置除去後は一定期間、保定装置(リテーナー)を使用しないと後戻り(凸凹や隙間などができて、歯並びが悪くなる)が生じるため、保定期間中(2~3年)も定期的に来院して指示通り装置を使用する必要があります。
- 未成年者で治療後に成長がある場合や、親知らず(第3大臼歯)の萌出により、噛み合わせや歯並びに変化が生じる可能性があります。
- 保定期間終了後も歯の喪失や歯周病、顎関節症の悪化、口腔周囲習癖(指しゃぶりなど)などがあると、かみ合わせや歯並びが変化する可能性があります。
- 加齢により少しずつ歯がすり減り、歯を支えている骨や歯肉の減少が進行するため、矯正治療経験の有無にかかわらず歯並びは生涯を通して徐々に変化していきます。
不正咬合の種類(2)叢生
前回に引き続き、基本的な歯並びについての説明をQ&A形式で説明していきたいと思います。
Q:叢生(そうせい)とは、どのような歯並びの状態のことでしょうか?
一般的には乱杭歯と呼ばれており、歯並びに連続性がなく、前後左右にデコボコしている状態のことを叢生と呼んでいます。
歯の大きさに比べてアゴが小さいことが要因でこのような状態に歯が並んでいます。(図1,2,3)
いわゆる八重歯も叢生に分類されます。(図4)
図1 叢生歯列(前から)
図2 叢生歯列(上アゴ)
図3 叢生歯列(下アゴ)
図4 八重歯
Q:叢生をそのままにしておくとどのような弊害がありますか?
見た目が悪いことが一番の短所ですが、それ以外にも食べかすがたまりやすくなり、正常な歯並びに比べて、虫歯や歯周病になりやすい状態だと言えます。
また、そもそもしっかり上下の歯がかみ合っていないことが多いのですが、デコボコ部分だけが強く当たって、歯が磨り減ったり、歯の根っこがダメージを受けて短くなったりすることもあります。
Q:どのような治療方法がありますか?
乳歯が残っていてこれから大きく顎が成長するお子さんと成人とでは治療方法が違います。これから永久歯に生え変わる場合はアゴの幅を広げたり、奥歯を後ろに移動させたりして歯が並ぶスペースを作ります。
その後、顎の成長と歯の生え変わりを待ってどうなるか経過を観察します。成人の方やすべて永久歯に生え変わった中学生以上のお子さんの場合は、デコボコの量や全体的なかみ合わせや骨格を考慮して、同様な治療を行うか、永久歯の数本を抜歯するかの判断をし、マルチブラケット装置で治療を行います。
経過観察が終了したお子さんも必要があれば抜歯を行い、同様に治療を行います。
図5 マルチブラケット装置
Q:具体的にどのような装置を使いますか?
図6はアゴの幅を広げる装置で、取り外しができるタイプのものです。これ以外にもいろいろなタイプがありますが(図10,11)、このような装置でまずアゴの幅を広げて歯が並ぶスペースを確保してから、今度は「ブラケット」という金具を歯に接着して細い針金を調整してデコボコを治していきます(図7,8,9)。
図6 可撤式拡大装置
このケースはまだ乳歯が残っているお子さんですが、永久歯がすべて生え揃っている場合は図5の装置で治していきます。
図7
図8
図9
図10 固定式拡大装置
図11 ヘッドギアー(奥歯を後ろに動かすことができる)
Q:硬いものをよく食べると顎が大きくなって叢生を予防できますか?
あまり噛まない人よりよくかむ人の方があごの発育はよくなる可能性はありますが、だからといって硬いものばかり食べていれば、アゴが大きくなるというわけでもありません。残念ながらそれだけで予防にはならないと思います。
歯の大きさやアゴの大きさは遺伝します。もともと歯が大きいご両親のお子さんの歯は、やはり大きいですから、遺伝的要素の影響は強いと思います。
叢生の予防には虫歯にならないように歯磨きを頑張ることが最も有効です。むし歯で早期に乳歯が抜けてしまうことも叢生の原因のひとつです。下の写真を見てください。
一番うしろに見えているのは6歳臼歯です。向かって左側は乳歯が2本抜けてしまっています。右側は乳歯が2本あるので6歳臼歯の位置はこのままですが、左側の6歳臼歯はこのままだと矢印の方向に移動してしまいます。
そうすると本来乳歯が抜けた後に生える予定の永久歯(小臼歯)の生える場所が無くなって左側はひどい叢生になってしまいます。
このような場合は6歳臼歯が前に動かないように裏側から固定する装置が必要になります。すでに前に移動している場合はヘッドギアーなどの装置で正しい場所まで移動させなければなりません。
Q:叢生の治療の開始時期はいつがいいでしょうか?
デコボコの程度やその人の歯の生え変わりの早さにもよりますが、できれば永久歯が生え揃う前、上の前歯が2本生えてきた頃がいいと思います。まだ6歳臼歯が生えておらず、下の前歯だけが永久歯といった状態では、すぐに治療を開始しません。
矯正の装置の使用は小さなお子さんには取り扱いも大変です。又、顎を広げる場合は6歳臼歯が生えた状態の方が有効ですし、広げた後に可能な場合は前歯を揃えることを考えれば、上の前歯が生え変わる頃がベストなタイミングだと思います。
不正咬合の種類(1)反対咬合
前回までは、子供の患者さん、大人の患者さんの「よくある質問」についてお答えしてきました。今回からしばらくは、基本的な歯並びについての説明をQ&A形式で説明していきたいと思います。
Q:歯並びやかみ合わせの治療をされている患者さんの中で最も多い症状は?
最も多いのは反対咬合(はんたいこうごう)、叢生(そうせい)です。以前は反対咬合が1番でしたが、近年は叢生の方が多くなっているかもしれません。この2つは誰が見てもわかる不正咬合ですので、割合としても多くなるのだと思います。
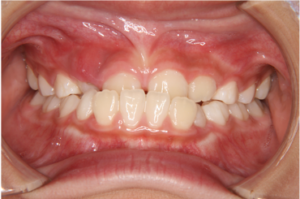
Q:反対咬合とはどのような症状でしょうか?
反対咬合とは、一般的に受け口といわれるもので、下の歯が上の歯よりも前に出ている状態です(下写真)。
機能的には食べ物を良く噛めない、発音がしづらいといった悪影響があります。
歯並びの見た目もそうですが、下あごが前に出ている場合が多く、顔貌にも影響を与え、下顎前突ともいいます。
受け口の場合はやはり遺伝的な原因が関与しているケースが比較的多く、ご両親、ご親戚の誰かが受け口、または受け口ではなくても下アゴが大きい骨格の場合は、その遺伝的な影響でお子さんも下アゴが大きくなりやすく、症状が軽い場合でも注意する必要があります。
厄介なことに下アゴは、身長が急激に伸びる思春期に、腕や足の骨と同時期に大きくなりますので、小さい頃は受け口でなくても、成長するにつれて下アゴが大きくなり受け口になる人もいます。
Q:いつごろか治療をはじめるのがいいのですか?
本格的な成長が始まる前の小学校3,4年生までには始めたほうがいいと思います。以前は「前歯が永久歯に生えかわるまで様子をみる」というのが一般的でしたが、最近は、もう少し小さなお子さん
でも比較的簡単に使える装置がありますので(下写真)、もっと早い時期、未就学児のころから治療を開始して、治った後、長期間経過観察を行う治療方針をとることが多くなってきました。
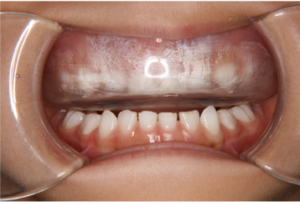
未就学児でも使用可能なムーシールド
Q:永久歯が生えてきてからはどのような装置で治療をしますか?
歯が生え変わり中のお子さんの場合、骨格的な問題があまり無いようであれば、歯の裏側から付ける簡単な装置だけで治して(写真1)、その後は経過観察を行っていきますが、骨格的な問題がある場合は自分で取り外しができる、野球のキャッチャーマスクのような装置(写真2、3)を夜間使用してもらい上アゴを前に引っ張って成長を促します。
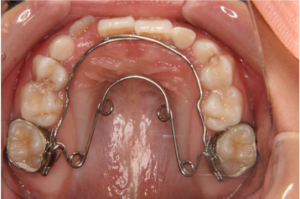
写真1 クウォードヘリックス。前歯を裏側から押して反対咬合を改善しているところ
先ほど説明したように、思春期に下アゴが大きくなりますので、治ったあとも定期的に観察、予防をしていく必要があります。
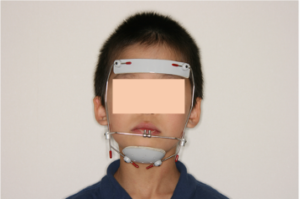
写真2 上顎前方牽引装置。口の中には固定式の装置が入っており、その装置の金具に輪ゴムを引っかけて使用する
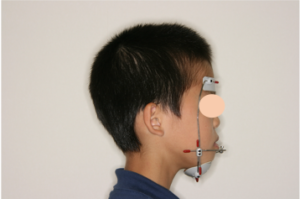
写真3 上顎前方牽引装置。横から見たところ
Q:永久歯が生えそろってからはどのような治療をしますか?
すべての歯に金具を付けるマルチブラケット装置(写真4)を使用して治療を行いますが、永久歯がすべて生えそろっていても、まだあごの成長がたくさん残っている場合は、ある程度成長が止まるまで様子を見る必要があります。一般的には男子は女子に比べて、思春期成長が始まるのが遅いため、治療開始時期が遅くなります。
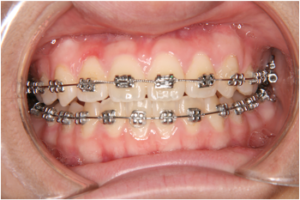
写真4 マルチブラケット
成人の場合も治療方法は同じですが、必要に応じて前述のクウォードヘリックスや上顎前方牽引装置を併用することもあります。
稀ではありますが、矯正治療による歯の移動だけでは受け口が改善できない骨格的な問題のある方は、外科手術を併用しないと治せないこともあります。
また、矯正治療だけでもある程度の顔貌の変化は期待できますが(写真5、6)、より大きくアゴの突出感を治したいという方もいらっしゃると思います。
残念ながら矯正治療だけではアゴの形や位置を変えることはできないため、その場合も外科手術を併用することになります。当医院では行っていないため、詳しい説明は省きますが、約1か月の入院が必要で、健康保険が適用されます。
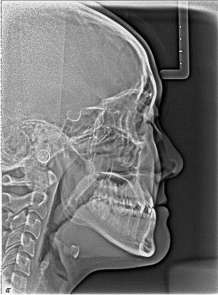
写真5 矯正治療前の側貌レントゲン写真
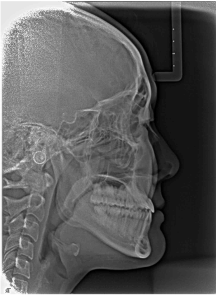
写真6 矯正治療後の側貌レントゲン写真
新型コロナウイルスについて
新型コロナウイルスの流行は未だ収束せず「ウィズコロナ」「新しい生活様式」といった言葉で象徴されるような、ウイルス感染に注意しながらの今までとは違った日常が始まりました。
待合室にも掲示していますが、当医院は当分の間これまで通りの感染対策を行っていきます。
(一時期、マスクやグローブ、消毒薬などが入手できず苦労しましたが、現在は十分な在庫が確保できました)
ご来院される方、装置がお口の中に入っている患者様は、感染拡大防止のため、以下のようなことに注意していただきますようお願い申し上げます。
1.当医院での感染予防対策
当医院では、普段から器具の滅菌、消毒、グローブやコップの使い捨て、ペーパータオルの使用など、様々な院内感染予防に取り組んでいますが、3月初旬からはコロナウィルス対策として、スタッフ全員のマスクとグローブの常時着用、診療時間中の換気(窓の開放)、待合室の清拭、消毒、診療ユニットの患者毎の消毒を新たに追加しました。
待合室、診療ユニットの消毒には次亜塩素酸水、消毒用アルコールを使用しています。待合室では加湿器による次亜塩素酸水の噴霧を行っておりましたが、現在は人がいるときの使用を停止しています。
これから暑くなりますが、窓は常時開放して換気に留意してまいります。
現在、診療室に入る際に手指消毒と診療前にうがい薬による洗口及び口腔内の消毒をお願いしています。
ご来院の皆様にはご不便をお掛けすることもあると思いますが、ご理解のほどよろしくお願い申し上げます。
2.患者様、保護者の方へのお願い
当院は完全予約制で、診療椅子(ユニット)が2台ですので、一部の時間帯を除けば待合室や診療室に多くの人が集まることはありません。
ただし、予約時間以外に来院されたり、多人数で来院される方がいらっしゃると一時的に待合室が混雑する場合があります。感染予防の観点から、予約時間遵守と最低限の人数での来院にご協力ください。
待合室、診療室では、大声での会話を控えていただき、咳エチケットの遵守と治療中の患者様以外はマスク着用をお願い致します。
現在お口の中に装置が入っている方はご存じだとは思いますが、余計な通院を減らすためにも以下のような注意事項を再度ご確認ください。
1. 取り外しができる矯正装置を使用中の方は、失くさないように気をつけましょう。はずしたときは必ずケースに入れましょう。
2. 装置を壊さないように注意しましょう。手で触ったり、噛んだり舌で触ったりするのは我慢しましょう。硬いものはなるべく食べないようにしましょう。
3. 虫歯にならないように今まで以上にしっかり歯をみがきましょう。虫歯になると他の歯医者さんに通院が必要になります。食べたら磨くが基本です。磨き方がわからない人は先生にきいてください。お子さんの場合は、ご家族の方が仕上げ磨きをお願いします。
マスク常時着用と口呼吸
マスクの常時使用が普通になっていますが、マスクをしていると口呼吸になりやすいという話をある患者さんから伺いました。
元々口で呼吸してしまう人は、鼻から空気を吸うのが苦手なのにマスクをすることでさらに息苦しくなって、口呼吸になるのでしょう。以前掲載した口呼吸の影響に関する話をもう一度載せておきます。ご参照ください。
歯並びと癖の関係(口呼吸の影響)
1)鼻呼吸と口呼吸の違い
私たちが普段吸い込む空気には様々な雑菌(病原菌)が含まれていますが、鼻呼吸では菌の50~80%は鼻の粘膜に吸着し処理されます。冬の冷たく乾いた空気も鼻腔(鼻の奥の空間)で暖められ、湿度を含んだ状態で喉(のど)まで到達します。加湿が十分だと肺にある肺胞粘膜から酸素がスムーズに吸収でき、身体にも十分な酸素が供給されるので免疫力も向上するといわれています。
一方、口呼吸では口から吸った空気はそのまま喉まで入ってしまうため、喉の粘膜が様々な病原菌に無防備にさらされることになります。喉には温度、湿度の調節機能がないので、外気を吸い込んだ時とほぼ同じ状態の空気が喉へ到達し、喉を乾燥させたり冷やしたりして、リンパ組織(扁桃腺)に損傷を与えます。
また、空気が鼻を通らないと、鼻腔は汚れが停滞してしまい、鼻粘膜が炎症を起こして肥厚するため、鼻の通りがさらに悪くなり、その結果酸素が吸収されにくい環境になります(図1)。
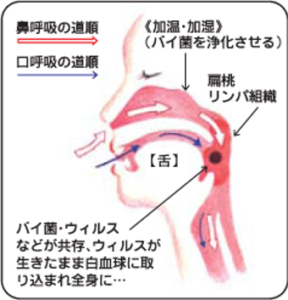
(図1)
2)口呼吸と食事
鼻呼吸が出来ず口で呼吸しながら食事をすると、物を噛んだり、飲み込んだりする食べ物の処理と、呼吸が協調せず、むせやすくなったり、口を開けているのでくちゃくちゃと音がしたり、食べ物が口の周りに付きやすくなります。
3)口呼吸の歯周組織への影響
口呼吸が習慣化すると、常に口が開いているので口の中が乾燥し、食べ物や飲み物によるやプラークの石灰化が起こりやすくなります。
プラークの石灰化とは、食べかすが歯にこびりついて固くなった状態のことで、通常の歯磨きでは落としきれない頑固な汚れのことです。
この状態が続くと、歯磨きをしっかり行っても汚れが取れず、色素沈着や口臭の原因になるだけでなく、炎症が治りにくくなるため、歯肉炎が慢性化して歯肉の肥大や角化(硬くなる状態)が起こります(図2)。
(図2) 口呼吸が原因と思われる歯肉の肥厚
※歯はきれいに磨けているが歯肉は腫れているように見える
また、口呼吸が原因で舌の位置が下がり、常に舌で下顎前歯を押すようになったり(低位舌 図3)、飲み物や食べ物を飲み込むたびに舌で前歯を押す癖(異常嚥下癖、舌突出癖)がついたりすると、歯を支えている歯周組織が弱り、歯周病を誘発します。
(図3) 低位舌、舌突出癖
※上下の歯の隙間から舌が見える。普段から舌で前歯押している様子が伺える
よくある質問Q&A 大人の矯正治療(5-2)
Q5.口元が出ているのを治したいのですが、どれくらい変化がありますか?
前回抜歯による口元の変化について説明しました。今回はその続きです。前回の2症例はあごの位置関係が比較的正常に近い方のものを選びました。
今回は、あごの位置関係が異なる患者さんの変化を見ていきます。Cの患者さん上顎前突(出っ歯)でした。写真でみると前歯の突出がなくなり、下の歯のデコボコも改善しています(図1,2)。
治療前後のレントゲンを比較すると上の前歯が後退し、上下の唇の形に大きな変化がみられますが、元々下顎がかなり後退していたため、E-lineを用いた評価では下唇がまだ少し突出しています(図5)。
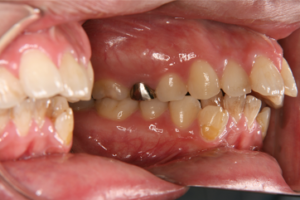
図1 患者C:20代女性 治療前
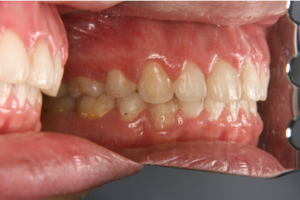
図2 患者C:20代女性 治療後
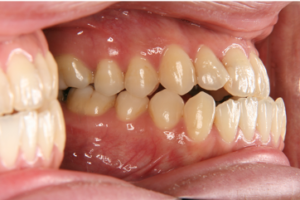
図3 患者D:20代女性 治療前
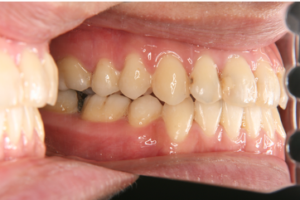
図4 患者D:20代女性 治療後
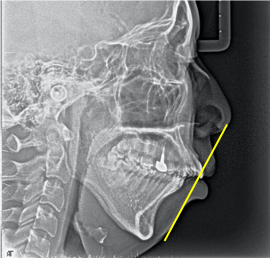
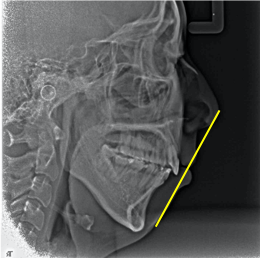
図5 患者C:治療前後のレントゲン写真比較
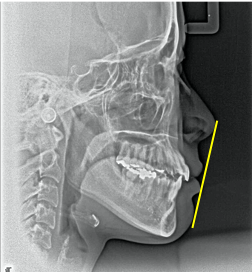
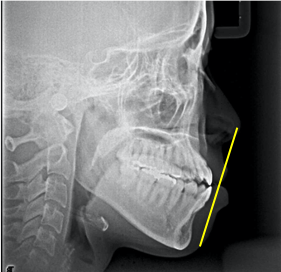
図6 患者D:治療前後のレントゲン写真比較
Dの患者さんは下顎前突(受け口)でした(図3,4)。
Cの患者さんは上下とも左右小臼歯を抜歯して治療を行いましたが、この方は上は抜かずに下の左右小臼歯と第2大臼歯を抜歯して治療を行いました。レントゲンの比較では下唇の突出がなくなり、E-line上に上下の唇が接してほぼ理想的な状態になりました。
C、Dの患者さんはどちらも骨格的な問題が大きかったため、より理想的な顔貌の変化を希望するなら外科矯正手術も検討するべきだと治療開始前にお伝えしましたが、お二人とも矯正治療でできる範囲での改善を希望されたケースです。
今回と前回、矯正治療による口元の突出度の変化をみてもらいました。元の骨格や唇や筋肉の影響もあるため、その変化は人それぞれで治療前にすべてを予測することは困難です。さらに難しいのは、患者さんがどのような変化を希望されているのかが治療前にはわからないことと、治療の途中や治療後に要望が変化する場合があることです。
以前、他の医院で治療後に相談に来られた患者さんで、かみ合わせも見た目も特に問題なかったので「前回の治療に問題はなくこれ以上治療の必要はない」と説明したことがありました。すると、この患者さんはある女優さんの写真を持ってきていて「こんな感じにならないか?」と言われたので「元の骨格が違うので無理」だとお答えしたことがあります。
10年以上前ですが、前歯が噛みあっていない「開咬」で、上下の前歯が突出した患者さんの治療を小臼歯を4本抜いて行いました。舌の癖もあり、難しい症例でしたが何とか終了し保定期間になったのですが、その途中で「もっと前歯が引っ込まないか?」と言い始めました。
上下の歯が引っ込んで口元は治療前よりは引っ込んでいるのですが、元々の唇が分厚いためか、確かに唇の出た感じは少し残っていました。治療前の主訴は「前歯が噛めないこと」で、歯の突出については気にしておらず、なぜ急に言い出したのかわかりませんでした。
写真や模型、レントゲンで治療前後の変化を見てもらい丁寧に説明したのですが、納得がいかないようでした。よくよく話を訊くと、友達から「口元が出ている」と言われたことが原因でした。この方にとっては、客観的な写真やレントゲン写真の比較よりも「友達の意見」のほうが重要だったようです。
矯正治療では、前歯が移動することで口元の審美性が大きく改善することはよくあります。ただし、それが患者さんの希望通りになるかどうかは、その方の「気持ち」によっても違ってくるようです。
また、かみ合わせの改善が目的で行われる治療結果であるため、外科手術のような大きな変化や、美容目的の細かな希望通りの改善は期待できません。
治療前にどのような変化が起きるかは、これまでの経験上ある程度は予測できるので、初診相談時にわかる範囲で説明を行っています。
よくある質問Q&A 大人の矯正治療(5)
Q5.口元が出ているのを治したいのですが、どれくらい変化がありますか?
成人の患者さんからご相談で「前歯が出ているので口が閉じにくい」「出っ張った口元を引っ込めたい」というお話を聞くことがあります。
客観的にみて前歯が出すぎている場合は、犬歯の後ろの歯を抜歯したスペースを使って前歯を後退させることができます。抜歯をしない場合は、ほとんどの場合前歯を後退させることができず、場合によっては少し前に出さざるを得ません。
小学生や中学生の保護者の方の多くは、何とか歯を抜かずに済む方法はないかとご相談されることが多いのですが、その場合は「口元の突出感」の改善はできないので、永久歯列期の治療を開始する前に抜歯をするかどうかは相談して決めるようにしています。小臼歯の抜歯を行うと、ほとんどの場合口元が後退します。ただし、どの程度後退するかは、骨格、口の周りの筋肉や唇の形など、色々な要素によって変わるため、治療前に確実にわかるものではありません。
口元の突出度を調べるのによく使われる基準としては鼻の先端とあごの先端を結んだ線「E-line」があります。
このE-line上、又はわずかに後ろに唇が位置しているのが理想的な状態といわれています。したがって、鼻の高さや、下あごの形も口元の突出度に影響を与えます。
図1 患者A:20代女性 治療前
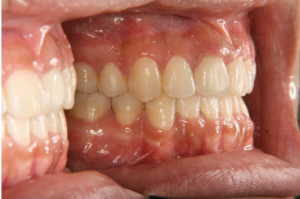
図2 患者A治療後
Aの患者さんは、デコボコはそれ程ひどくないので、少し前に歯を出せば何とか並べることはできそうでした。でも、口元も後ろに下げたい希望がありましたので、小臼歯を4本抜歯して治療しました。元々の骨格に問題ありません(図1~4)。
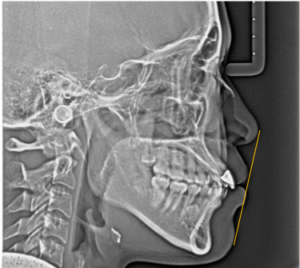
図3 治療前レントゲン写真
※黄色線がE-line
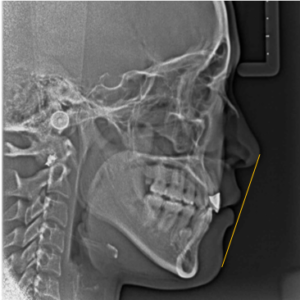
図4 治療後レントゲン写真
上下の前歯が後退したことで、治療前に少し出ていた上下の唇も後退し、E-lineの内側に収まりました。
Bの患者さんは上下ともかなり前歯が突出して口元の突出も著名です。下唇のほうが前に出ていますが、あごの位置関係は下顎がやや後ろにあります(図5~8)。
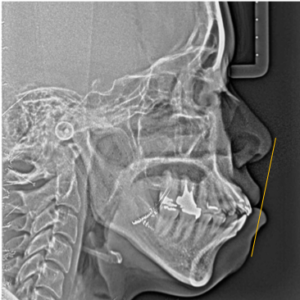
図5 患者B:20代女性 治療前
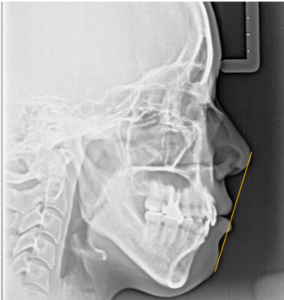
図6 患者B 治療後
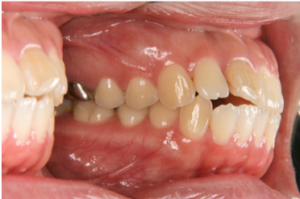
図7 患者B 治療前レントゲン写真
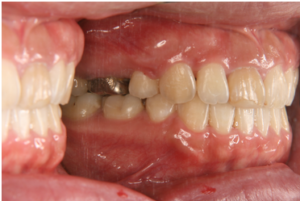
図8 患者B 治療後レントゲン写真
この患者さんは、前歯と口元をできるだけ引っ込めたいという希望だったため、最大限に後ろに下げる方法(矯正用インプラント)を用いて治療をしました。また、前歯を舌で押す癖があったため、治療と並行してこの癖の改善を一生懸命やってもらいました。
治療前後の口元の変化をみると、下唇は少しE-lineより出ていますが、上下の唇はかなり後退しているのがわかります。
治療前は口を閉じると唇の下の筋肉が強く緊張して出っ張っていましたが、治療後は緊張が減ってあご(オトガイ部)の形がかなり変化しています。
Aの患者さんは口元の突出度が少し、Bの患者さんは大きく突出している状態でした。元の状態によって改善度は異なります。
もう一つ口元の突出度を表す指標にNasolabial angle(ナゾラビアルアングル・鼻唇角)というのがあります(図9)。
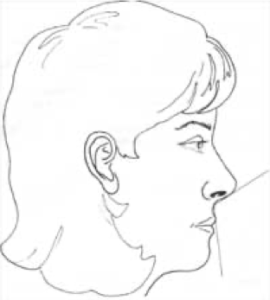
図9 Nasolabial angle(鼻唇角)
鼻の下を通る線と上唇を通る線で作られる角度のことで、90°~105°ぐらいが理想とされています。鼻の形によって影響を受ける角度なので、性別や人種によっても理想値は異なります。この角度が小さいと上唇が突出、大きいと後退傾向を表します。
A、Bの患者さんは、どちらもはじめ小さかったのが治療後には90°近くまで改善しています。
よくある質問Q&A 大人の矯正治療(4)
Q4. 歯がデコボコに並んでいる場合、必ず抜歯が必要ですか?
矯正治療を始めるにあたって、歯を抜かなければいけないかどうかは患者様にとって大きな問題だと思います。
「抜歯が必要なら矯正治療はやらない」というお考えの方もいらっしゃるかもしれません。
一方で、保護者の方ご自身が抜歯をして矯正治療の経験がある方の場合、お子さんが将来抜歯が必要になることを説明しても全く抵抗がありません。これはご自分が抜歯をしてもその後何も問題がないことを理解しているからです。
これからアゴの成長がある小学生、中学生の場合は抜歯するかどうかは、ある程度成長が進んでから判断します。
成人の場合は症状によって ①どう考えても何本かの永久歯を抜かなければ治せないケースと、②抜いても抜かなくてもどちらでも治せるケース、③抜かないで治せるケースに分けることができます。
①のケースとはひどく出っ歯だったり受け口だったり、デコボコの量が多すぎる場合、あるいは複数の不正咬合の要素がある場合などです。
①と③は問題ありませんが、②はどちらにするか毎回悩みます。
②のケースとは、抜歯をしないで治療すると(治療期間が抜歯するより長くかかる・たくさん装置を使う・理想的な状態にはならない・結局は後で抜歯が必要になる可能性がある・など)デメリットがあり、抜歯をした方が(早く治療が終わる・よりきれいな仕上がりになる・確実に治る・など)メリットが多くある場合です。
②のような場合は患者さんの希望が重要になりますので、治療開始前に抜歯・非抜歯のメリット、デメリットを説明した上でどちらにするか選択してもらっています。
抜歯をしないことにこだわりが強い方であれば多少治療期間が長くなったり、多少口元が出てしまったりしても、抜歯をせずに治すほうを選択する方もいらっしゃいます。
図1のケースは受け口が主訴でしたが、抜歯はできるだけしたくないという希望でしたのでプロファイル(横顔)の改善はあきらめて非抜歯で治療しました。
(図1a,b,c,d)
図2のケースでは歯を抜かなくてもデコボコの治療が可能でしたが、口元の突出感の改善の希望もあったため小臼歯4本の抜歯をしました。
(図2a,b,c,d)
図3の方は、かみ合わせにはほとんど問題がありませんが口元の突出感を治すことが一番の希望だったので、やはり小臼歯4本の抜歯抜歯を行いました。
(図3a,b,c,d)
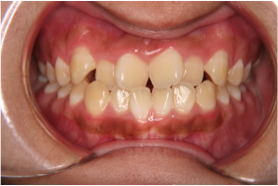
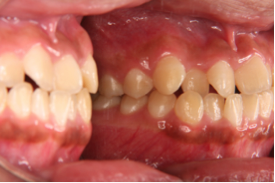
図1a 初診時の写真 図1b 初診時の写真
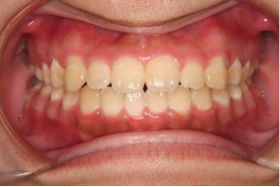
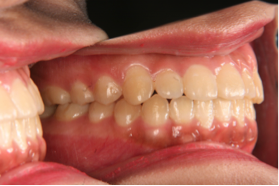
図1c 治療後の写真 図1c 治療後の写真
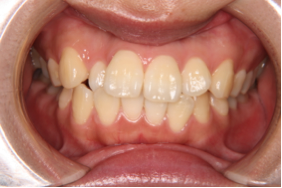
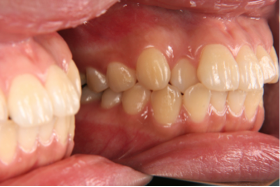
図2a 初診時の写真 図2b 初診時の写真
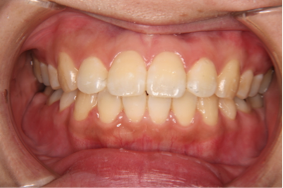
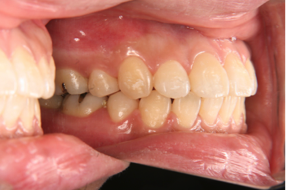
図2c 治療後の写真 図2d 治療後の写真
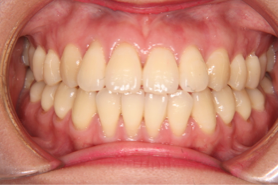
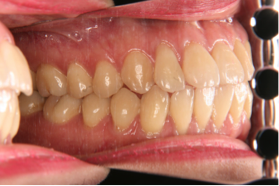
図3a 初診時の写真 図3b 初診時の写真
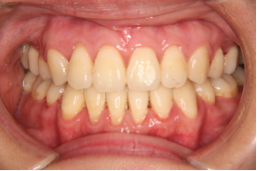
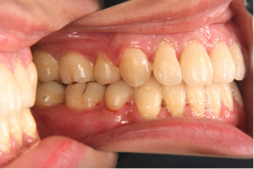
図3c 治療後の写真 図3d 治療後の写真
図4のケースは下のデコボコがかなりひどかったのですが、かみ合わせ(過蓋咬合)の特徴から、歯を抜かない方がいいと判断して治療しました。
(図4a,b,c,d)
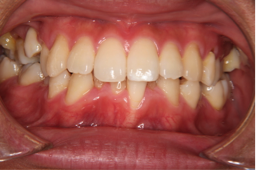
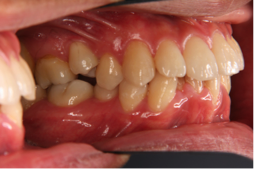
図4a 初診時の写真 図4b 初診時の写真
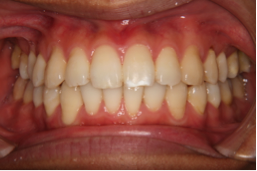
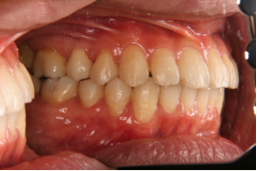
図4c 治療後の写真 図4d 治療後の写真
デコボコがある場合に歯を抜かずにきれいに並べるには(1)歯列の幅を広げる(2)奥歯を後ろに移動する(親知らずの抜歯は必要)という方法が一般的ですが、この二つの方法はどちらもかみ合わせが浅くなりやすく、また、どうしても初めの状態より前歯が前に出てしまいます。
成人の叢生(デコボコ)症例の治療はお子さんより抜歯の可能性が少し高くなりますが、元々のかみ合わせの状態や骨格、治療によってどのような変化を希望するか?などにより、必ずしも抜歯が必要なわけではありません。次回は抜歯による口元の変化についてもお話ししたいと思います。
よくある質問Q&A 大人の矯正治療(3)
Q3.何歳ぐらいまで治療ができますか?
A3.とくに何歳以上の人はできないということはありません。
60歳代の方でも治療をしたことはあります部分矯正でしたら70歳代の方を治療した経験もあります。
年齢よりも患者さんのお口の中の状態が治療できるかどうかの判断に関係します。
下の写真は50歳代後半の方の治療前の状態です(図1、2)。
きれいに手入れされていますが年齢相応の歯と歯茎の劣化が認められます。
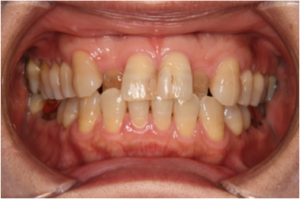
図1(治療前)
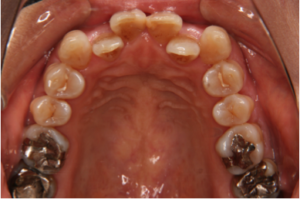
図2(治療前)
下はレントゲン写真です。歯を支えている骨には異常がありません。
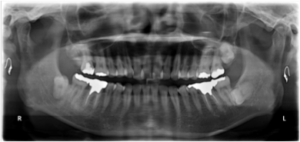
図3(治療前レントゲン)
治療後の写真です。気になっていた前歯のデコボコが治りかみ合わせも安定しています。
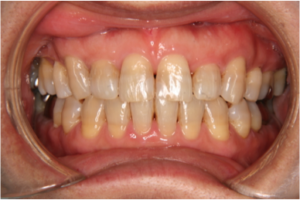
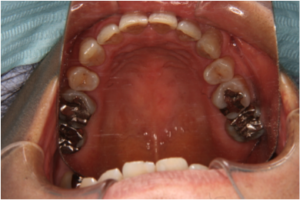
図4(治療後)
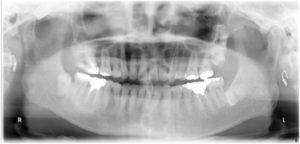
図5(治療後レントゲン)
上の犬歯の後ろの歯を抜歯して治療しましたが、治療後のレントゲンをみても親知らず以外異常はありません。歯を支えている骨も健全です。
10~20代と比べた場合に40代以上の方に多くみられる特徴は、
1)咬耗(歯のすり減り)が多い
2)補綴物(詰め物や被せもの)が多く、再治療が必要な場合がある
3)歯肉や歯槽骨(歯を支えている骨)が減少している(図5)
などが挙げられます。
1)は年齢が若くても歯ぎしりがある人には多くみられます。
2)については治療がしっかりとされていれば大丈夫ですし、異常があれば矯正治療前に治せば問題ありません。
3)についても、歯が揺れるほどの歯周疾患がなければ治療が可能ですし、これ以上歯周病を進行させないためにかみ合わせを良くする目的で矯正治療を行う場合もあります。
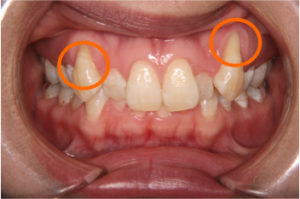
(図6)犬歯が並びきれず骨の外に出ているため歯根が露出している(30代)
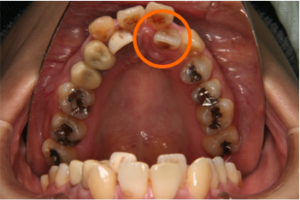
(図7)治療前 裏側に生えている前歯が差し歯で形もあまりよくない
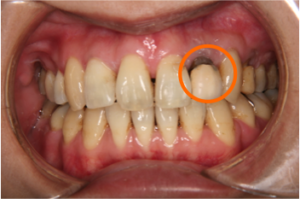
(図8)治療後 前に出てきた差し歯は歯根が見えているため再治療が必要(40代)
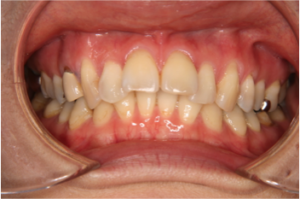
(図9)治療前 かなり上の前歯が傾斜している。元々歯が並ぶスペースが無いため下の前歯はハの字に並んでいる(30代)
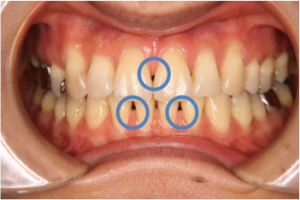
(図10) 治療後 支える骨が少ないため歯と歯の間に隙間ができている
補綴物は、元々の悪い歯並びに合わせて形を変えて作ってあることが多いので、矯正治療後は正しい形態に作り替える必要がある場合があります。(図7、8)
又、銀歯や差し歯にはブラケットが接着しにくいのですが、最近は接着剤の性能が良くなったので、何とかなることが多いです。
デコボコがあったり、歯が大きく傾斜している状態から適切な位置に歯を移動させると、治療前には無かった歯と歯の間に隙間ができることがあります。(ブラックトライアングル図9、10)
これは元々歯を支える骨がないところに歯が並んでいたために、治療後に歯茎や骨が付いてこない、再生しないためにできる隙間です。これを予防する有効な方法はなく、どうしても治したい場合は治療後に骨や歯茎の移植が必要ですが、そこまでして治す方はめったにいません。
ブラックトライアングルは比較的年齢が高い方が治療をすると生じやすいのですが、補綴物のの作り直し同様10~20代で治療した方にも見られる現象です。
基本的に歯茎や歯槽骨が健康な方でしたら何歳からでも治療は可能です。
ただし、上記のような問題が生じやすいことと、中高生に比べると歯の動きは少し遅いことがあります。
歯周病などの問題が懸念される場合は、治療目標を少し変えてあまり大きく歯を移動させないようにするなどして対応する場合もあります。
よくある質問Q&A 大人の矯正治療(2)
Q2マルチブラケット装置での治療期間はどれぐらいですか?
混合歯列期の治療は、患者さんの成長、歯の生え変わりの時期が様々なので、治療開始前に治療期間を推測するのが非常に困難です。
以前にも話したように、マルチブラケット装置での治療は基本的には永久歯がすべて生え変わってから開始するので、治療期間は歯の移動にどの程度期間がかかるか推測するだけですので、混合歯列期の治療に比べると治療期間の予測が比較的簡単です。
初診時に、患者さんの症状を見る場合、お口の中と顔をみて、まず不正咬合の分類をします。
皆さんが気になるのはデコボコがたくさんあるとか、歯が前に出っ張っているとかの「個々の歯の位置の異常」ですが、治療する側からみると、まず気になるのは全体のかみ合わせの方です(図1、2、3)。
上顎前突(いわゆる出っ歯)のかみ合わせなのか?
下顎前突(受け口)なのか?
開咬の傾向なのか過蓋咬合の傾向にあるのか?
左右のずれはないか?
つまり不正咬合を横から見た場合、前後、上下のアゴの位置関係と正面から見た場合の左右の位置関係から、かみ合わせと骨格の特徴をみつけます。
同じようなお口の中の状態でも、この位置関係のずれが大きい程治療の難易度が上がり、治療期間が長くなります。
大きすぎる場合は外科矯正が必要になります(最終的な判断は精密検査が必要)。
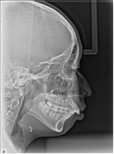
図1 上顎前突(出っ歯)、下顎が小さく後退した骨格
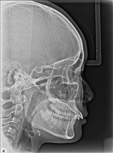
図2 かみ合わせは出っ歯だが、骨格は下顎が前突した骨格
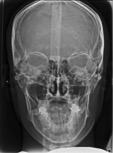
図3 アゴが左に大きくずれている左右非対称の骨格。改善には手術が必要。
次に、個々の歯の位置をみて、先ほどのかみ合わせのずれと、歯並びを治すのにどれぐらい期間がかかりそうか、抜歯が必要かマルチブラケット装置以外の装置が必要かどうかなどを推測します。
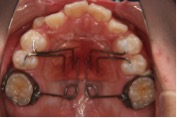
図4 奥歯を後ろに動かす装置。抜歯を避けたり、抜歯だけでは改善できないデコボコがある場合にマルチブラケット装置を付ける前に使用。
デコボコの程度がひどかったり、出っ歯や受け口などで前歯の移動量が多い程、治療期間が長くなります。
複数の症状が組み合わさっている場合も治療が難しくなります(図4、5a、5b、6a、6b)。
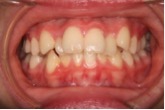
図5a 叢生と上顎前突のケース
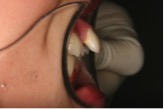
図5b 上顎前突と叢生、横から見たところ。開咬でも過蓋咬合でもないため治療は比較的簡単。
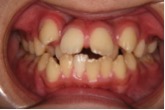
図6a 上顎前突と開咬と叢生の症状があるケース
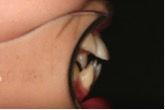
図6b 図5のケースに比べると出っ歯の量は少ないが開咬の症状があるため、治療はかなり難しく時間がかかる
また、治療方法や使用する装置も治療期間に影響します。症状によっては歯を抜かずに治療するために無理をして拡大装置などを使用するより抜歯をした方が早く簡単に治る場合もあります。
同じ症状であれば、裏側からの(リンガルブラケット)治療は表側からの治療に比べて治療期間は長くなります。
このように治療期間を推測するには色々な要素を考慮する必要がありますが、抜歯が必要なく、かなり簡単なケースで1年半ぐらい。
色々な症状が組み合わさったケースや骨格的、機能的に問題があるケースでは3年以上の治療期間がかかります。
抜歯、非抜歯を問わず、平均的と思われる症状では大体2年〜3年以内で終わるケースが50%ぐらいですので、一般的な症状で治療期間は2年半ぐらいと説明しています。
精密検査後の説明では、患者さんの歯並びの状態、骨格の特徴、機能的な問題の有無などから、さらに詳しい治療計画を考え、その方法で治す場合の治療期間をこれまでの治療経験から推測してお話しています。
しかしながら、治療を開始してみないとわからない未確定の要素があるため、正確に予測することは治療経験が多くなった現在でも困難です。
治療前に未確定な要素には以下のようなものがあります。
(1)歯の移動の早さ
(2)舌や唇、咬む力の影響
(3)かみ合わせ、顎関節の変化
(4)顎間ゴムのなどの使用状況
次回はこの未確定な要素について説明したいと思います。
